Травма хребта складається з переломів хребта, або переломи хребта та травми спинного мозку. Щороку в Сполучених Штатах реєструється приблизно 12,000 XNUMX випадків травм хребта. Хоча найбільш поширеними причинами травм хребта та переломів хребта є автомобільні аварії та падіння, травму хребта також можна віднести до нападу, спортивних травм та нещасних випадків на виробництві. Діагностика травми хребта включає візуалізацію та оцінку нервової функції, наприклад рефлекторної, моторної та чутливої. У наступній статті розглядається роль екстреної радіології при травмі хребта. Хіропрактика може допомогти забезпечити діагностичну оцінку травми хребта.
зміст
абстрактний
Травма хребта – це дуже часте ушкодження різного ступеня тяжкості та різного прогнозу, від безсимптомного стану до тимчасової неврологічної дисфункції, вогнищевого дефіциту або летального результату. Основними причинами травми хребта є падіння з високою та низькою енергією, дорожньо-транспортна пригода, спорт та тупий удар. Рентгенолог має велику відповідальність за встановлення наявності чи відсутності уражень, визначення характеристик, оцінку прогностичного впливу і, отже, лікування. Зображення відіграє важливу роль у лікуванні травм хребта. Метою даної роботи було описати: частоту та тип переломів хребців; індикація та рекомендації щодо візуалізації при травмі шийки матки; показання та рекомендації щодо отримання зображення при травмі грудопоперекового відділу; мультидетекторна КТ показання при травмі хребта; Показання та протокол МРТ при травмі хребта.
Вступ
Травма хребта значною мірою обтяжує бюджет соціально-економічного розвитку нашого суспільства. У США оцінюється 15–40 випадків на мільйон населення з 12,000 4000 випадків параплегії щороку, 1000 смертей до госпіталізації та 1 смертей під час госпіталізації. Дорослі молоді люди найчастіше стають учасниками дорожньо-транспортних пригод, за ними йдуть вдома та на роботі, де переважають падіння внаслідок високих і спортивних травм.XNUMX
Зображення відіграє важливу роль у лікуванні травм хребта. Швидке та правильне ведення пацієнтів із травмою, від діагностики до лікування, може означати зменшення неврологічних ушкоджень, життєво важливих для майбутнього пацієнта. Рентгенологи мають велику відповідальність за встановлення наявності чи відсутності уражень, визначення характеристик, оцінку прогностичного впливу і, відповідно, лікування.
Метою цієї роботи було описати:
- частота і тип переломів хребців
- показання до візуалізації та рекомендації при травмі шийки матки
- Показання до візуалізації та рекомендації при травмі грудопоперекового відділу
- Мультидетекторна КТ (MDCT) картина травми хребта
- Картина МРТ при травмі хребта.

Травма хребта, включаючи переломи хребта та травми спинного мозку, становлять від 3 до 6 відсотків усіх травм скелета. Діагностичні оцінки є основними для комплексної діагностики травм хребта. У той час як звичайна рентгенографія є початковим методом діагностики, який використовується при переломах хребта та/або травмах спинного мозку, КТ та МРТ також можуть допомогти у діагностиці. Як кабінет хіропрактики, ми можемо запропонувати діагностичні оцінки, такі як рентген, щоб допомогти визначити найкраще лікування.
Д-р Алекс Хіменес, округ Колумбія, CCST
Лікування переломів хребців, індикація та оцінка зображення
Обгрунтування візуалізації при травмі хребта:
- Діагностувати травматичну аномалію та охарактеризувати тип ушкодження.
- Для оцінки тяжкості, потенційної нестабільності хребта або пошкодження стабільності з неврологічним ураженням або без нього, щоб уникнути неврологічного погіршення з медичними правовими проблемами.
- Для оцінки стану спинного мозку та оточуючих структур (МР є золотим стандартом методики).
Клінічна оцінка, що включає різні спеціальності – невідкладна медична допомога, травматологія, ортопедія, нейрохірургія та радіологія або нейрорадіологія – та інформація про травму є найважливішим ключовим моментом, щоб вирішити, коли і який тип методу візуалізації показаний.2
Поширеним питанням у пацієнтів з травмою хребта є: чи все-таки є роль рентгенівського знімка у порівнянні з КТ?
Щоб уточнити, коли і що більше підходить для травми хребта, були опубліковані різні рекомендації, що відрізняють шийний і грудопоперековий рівень.
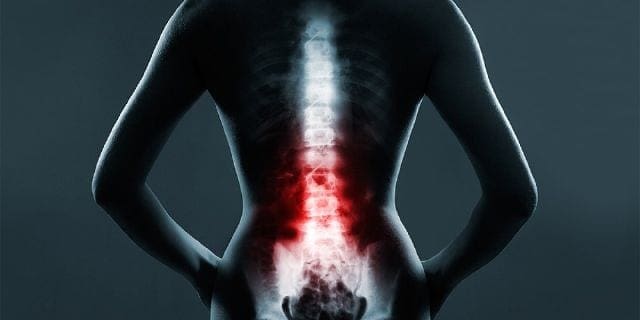
Травма шийного відділу хребта: стандартні рентгенівські та мультидетекторні КТ показання
Для рівня шийки матки тривають суперечки щодо найбільш ефективного та ефективного методу між стандартним рентгенівським знімком шийки матки з трьома плівковими проекціями (передньо-задній і бічний вид плюс огляд зубного відростка з відкритим ротом) та MDCT.
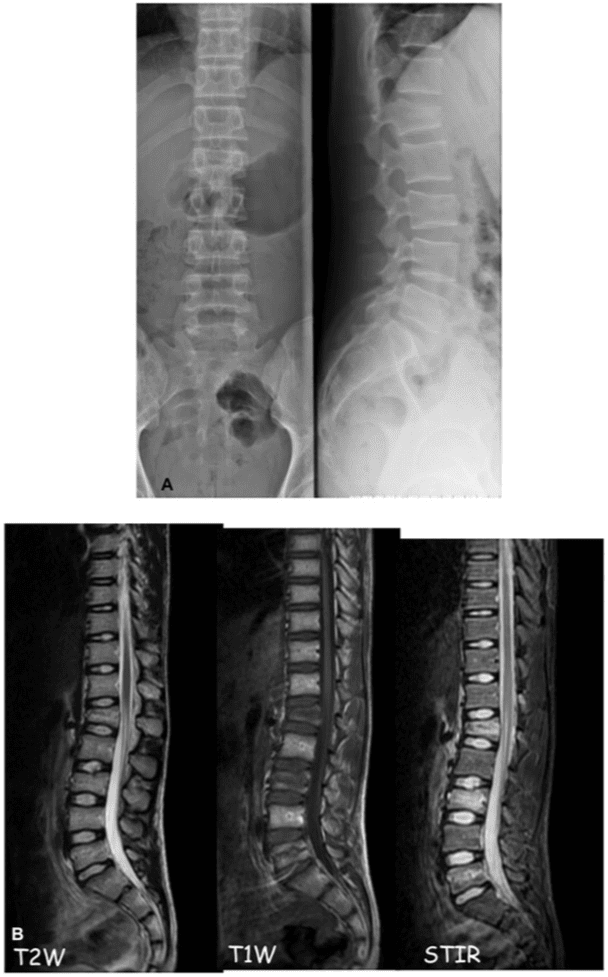
Рентген, як правило, призначений для оцінки пацієнтів з підозрою на травму шийного відділу хребта та пацієнтів з травмами грудного та поперекового відділів, у яких підозра на травму низька. Незважаючи на відсутність рандомізованого контрольованого дослідження, а також завдяки високій якості та ефективності �MDCT та його постобробці (багатоплощинна реконструкція та тривимірна об’ємна візуалізація), перевага КТ шийки матки (CCT) порівняно зі стандартним рентгенівським знімком шийки матки для виявлення клінічно значущого ушкодження шийного відділу хребта добре продемонстровано.
Щоб зменшити радіаційне опромінення пацієнта, важливо визначити та вибрати пацієнтів, яким потрібна візуалізація, і тих, кому не потрібна, шляхом клінічної оцінки та ймовірності травми шийного відділу хребта, використовуючи лише MDCT для відповідного пацієнта, оскільки це дорожче. ефективний скринінг.3
Перш за все, необхідно розрізнити тип травми:
- незначна травма (стабільний пацієнт, психічно напружений, не під впливом алкоголю чи інших наркотиків і у якого немає анамнезу або фізичних даних, що свідчать про травму шиї)
- серйозна і важка травма (мультитравма, нестабільний пацієнт із простою тимчасовою неврологічною дисфункцією, з осередковим неврологічним дефіцитом або з анамнезом або механізмом пошкодження, достатнім для перевищення фізіологічного діапазону руху).
По-друге, важливо встановити, чи присутні фактори ризику травми, такі як:
- насильство травми: падіння з високою енергією (високий ризик) або падіння з низькою енергією (низький ризик)
- вік пацієнта: <5 років, >65 років�
- супутні ураження: голови, грудної клітки, живота (мультитравма) тощо.
- клінічні ознаки: Шкала коми Глазго (ШК), неврологічний дефіцит, деформація хребців.
Поєднуючи ці елементи, пацієнтів можна розділити на низьких
ризик� та «високий ризик» травми шийки матки.
Перша група складається з пацієнтів, які не сплять (GCS 15), насторожені, готові до співпраці та не знаходяться в стані алкогольного сп’яніння без будь-яких відволікаючих травм.
Друга група складається з пацієнтів без свідомості, седації, у стані алкогольного сп’яніння або без співпраці, або пацієнтів із травмою, що відволікає увагу або зміненим психічним станом (GCS ,15) з 5% ймовірністю травм шийного відділу хребта.3,4
Для пацієнтів з дуже високим ризиком травми шийного відділу хребта (велика травма або мультитравма) CCT має ширші показання, ніж рентген. Жодні докази не свідчать про те, що ККТ замість рентгена для пацієнта з низьким ризиком травми шийного відділу хребта.5

У 2000 році в Національному дослідженні використання рентгенівської рентгенографії в надзвичайних ситуаціях (NEXUS), аналізуючи 34,069 XNUMX пацієнтів, були встановлені критерії низького ризику для виявлення пацієнтів з низькою ймовірністю травми шийного відділу хребта, які, отже, не потребували візуалізації шийного відділу хребта. Щоб відповідати критеріям NEXUS, пацієнт повинен мати такі умови:
- відсутність болючості по задній серединній лінії шийного відділу хребта
- відсутність вогнищевого неврологічного дефіциту
- нормальний рівень пильності
- відсутність ознак сп’яніння
- відсутність клінічно виражених хворобливих ушкоджень, які могли б відвернути пацієнта від болю при травмі шийного відділу хребта.6
Якщо всі ці ролі присутні, пацієнту не потрібно проходити рентген, оскільки він має низьку ймовірність отримати травму шийного відділу хребта з чутливістю 99% і специфічністю 12.9%.7
У 2001 році в дослідженні Канадського правила C-хребта (CCSR) було розроблено друге правило прийняття рішення з використанням фактора ризику травми: три критерії високого ризику (вік 65 років, небезпечний механізм і парестезії в кінцівках), п'ять критеріїв низького ризику. (просте зіткнення автомобіля ззаду, положення сидячи у відділенні невідкладної допомоги, амбулаторія в будь-який час, відстрочений початок болю в шиї та відсутність чутливості по середині шийного відділу хребта) і здатність пацієнта активно обертати шию, щоб визначити потребу для рентгенографії шийного відділу хребта. На практиці, якщо є один із цих факторів ризику, пацієнту необхідно пройти обстеження. З іншого боку, якщо фактори ризику відсутні, потрібне використання критеріїв NEXUS плюс функціональна оцінка шийного відділу хребта (поворот шийного відділу ліворуч і праворуч 45°); якщо ця функціональна оцінка можлива, візуалізація не потрібна. Якщо є неповний рух шийки матки, пацієнту необхідно перевірити за допомогою зображення. Результати показали, що критерії мають чутливість до 100% і специфічність до 42.5%.8
Застосовуючи ці критерії до візуалізації шийного відділу хребта, автори повідомляють про зменшення приблизно на 23.9% кількості негативних CCT, а також застосовуючи більш ліберальні критерії NEXUS, включаючи наявність або відсутність болю, обмежений діапазон рухів або болючість заднебокового шийного відділу хребта, вони повідомляють про зниження до 20.2% кількості негативних досліджень.2
Якщо ці клінічні критерії не можна застосувати, необхідно провести ККТ.
Великі та важкі травми вимагають прямого скринінгу CCT, особливо тому, що можуть бути пов’язані ураження, відповідно до критеріїв високого ризику, розроблених Blackmore and Hanson для виявлення пацієнтів із травмою з високим ризиком ушкодження c-хребта, яким буде корисно КТ сканування як первинне радіологічне дослідження9 Рисунок 1.
Травма грудопоперекового відділу хребта: стандартні рентгенівські та мультидетекторні КТ показання
Для грудопоперекового відділу MDCT є кращим дослідженням для зображення переломів хребта, ніж звичайна рентгенографія. Має ширші показання в діагностиці пацієнтів з торако-поперековою травмою для оцінки кісток. Він швидший, ніж рентгенівський знімок, більш чутливий, завдяки багатоплановій реконструкції або реконструкції з переформатуванням об’єму, яка виявляє невеликий кортикальний перелом, а сагітальне вирівнювання можна оцінити за допомогою оцінки широкого сегмента.10
Він може замінити звичайну рентгенографію і може виконуватися окремо пацієнтам, які перенесли важку травму.10
Фактично, ушкодження грудопоперекового відділу хребта можна виявити під час протоколу КТ, орієнтованої на вісцеральні органи, для тупого травматичного ушкодження.
Завдяки технології мультидетекторів для оцінки переломів хребта у пацієнтів із травмою достатньо зображень, відновлених за м’яким алгоритмом та широким полем зору, яке охоплює весь живіт за допомогою націленого на вісцеральні органи протоколу з колімацією 1.5 мм. Багатоплощинні переформатовані зображення надаються без проведення нового КТ дослідження та без збільшення дози опромінення11 Рисунок 2.
При MDCT немає інформації про стан спинного мозку, ураження зв’язок чи гостру епідуральну гематому; він може лише оцінити стан кісток. Ураження спинного мозку підозрюють лише за клінічними даними.
CCT суворо рекомендується пацієнтам, ураженим тупими цереброваскулярними ушкодженнями. Обидва ураження можуть бути строго корельовані і в цілому; введення контрастної речовини для виключення геморагічного ураження головного мозку та перелому шийки матки не потрібно.10

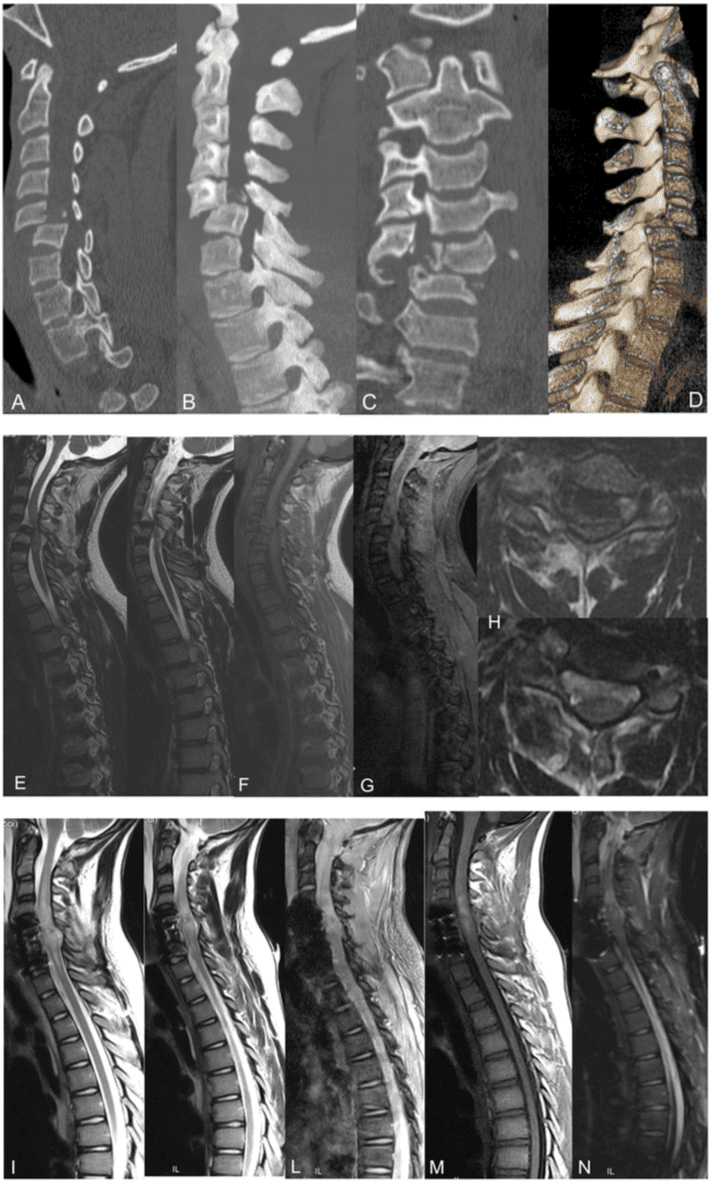
Магнітно-резонансна томографія або МРТ — це медична діагностична методика оцінки, яка використовується в радіології для створення зображень анатомії та фізіологічних процесів людського тіла. Поряд з рентгенографією та КТ, МРТ може бути корисним у діагностиці травм хребта, включаючи переломи хребта та травми спинного мозку. Магнітно-резонансна томографія може знадобитися не у всіх випадках травми хребта. Однак він може надати детальну інформацію про інші м’які тканини хребта.�
Д-р Алекс Хіменес, округ Колумбія, CCST
Травма хребта та МРТ
Навіть якщо MDCT є першим методом візуалізації у пацієнта з травмою, МРТ має важливе значення для м’якої оцінки травми зв’язок, м’язів або спинного мозку, спинного мозку, диска, зв’язок і нервових елементів, особливо з використанням T2-зважених послідовностей із придушенням жиру або Послідовність відновлення короткої тау-інверсії (STIR) T2 МРТ також використовується для класифікації розривних переломів, отримання інформації про стан заднього зв’язкового комплексу, що є критичною детермінантою показань до хірургічного втручання, навіть якщо діагностика пошкодження зв’язок залишається складною, та його ступеня. також недооцінюється за допомогою високопольної МРТ.12
При лікуванні пацієнтів із політравмою MDCT сканування всього тіла є необхідним у невідкладних випадках, і� показання МРТ всього хребта є вторинними щодо клінічного статусу пацієнта: синдром компресії спинного мозку Рисунок 3�5� Рекомендовані протоколи МРТ для Пацієнти, уражені ушкодженнями хребта та травмами:13,14
- Сагітальна послідовність T1, T2 і STIR для ушкодження кісткового і спинного мозку або оцінки компресії спинного мозку внаслідок епідуральної гематоми або травматичної грижі міжхребцевого диска
- Послідовність ехо-сигналу сагітального градієнта T2* для оцінки крововиливу спинного мозку або в епідуральний субдуральний простір
- Сагітальна дифузійно-зважена візуалізація допомагає при оцінці пошкодження спинного мозку, диференціює цитотоксичний від вазогенного набряку, допомагає виявити інтрамедулярний крововилив. Це може допомогти оцінити ступінь стиснення спинного мозку.
- Аксіальна зважена послідовність Т1 і Т2 для правильної локалізації травми. Нещодавно для пацієнтів, які постраждали від гострої тупої травми та ушкодження шийного відділу спинного мозку, було показано, що осьова зважена послідовність T2 є важливою для прогнозування результатів травми. На аксіальному Т2 зваженому зображенні можна розрізнити п’ять моделей інтрамедулярної зміни сигналу спинного мозку в епіцентрі травми. Порядкові значення в діапазоні від 0 до 4 можуть бути присвоєні цим моделям як бали Центру травм головного мозку та хребта, які охоплюють спектр тяжкості ушкодження спинного мозку, що корелює з неврологічними симптомами та МРТ осьовим Т2-зваженим зображенням. Ця оцінка покращує поточні прогностичні описи ушкодження спинного мозку на основі МРТ, відображаючи функціонально та анатомічно значущі моделі аномалії інтрамедулярного сигналу Т2 в осьовій площині.15
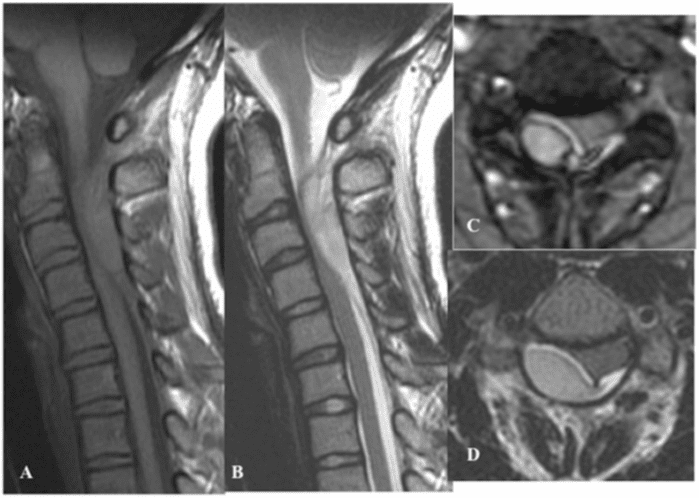
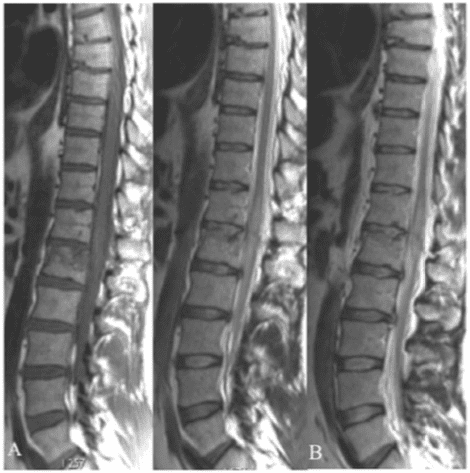
МРТ також відіграє важливу роль у разі невідповідності між клінічним статусом та КТ. За відсутності перелому хребця пацієнти можуть страждати від болю в спині, стійкого до медикаментозної терапії, внаслідок травматичного набряку кісткового мозку, який можна виявити лише за допомогою послідовності STIR на МРТ, малюнку 6.
При травмі спинного мозку без рентгенологічних відхилень (SCI-WORA) МРТ є єдиним методом візуалізації, який може виявити інтрамедулярні або екстрамедулярні патології або показати відсутність аномалій нейровізуалізації.16 SCIWORA відноситься до травм хребта, які зазвичай локалізуються в шийному відділі відсутність ушкоджень кісток або зв’язок, які можна визначити на повних, технічно адекватних, простих рентгенограмах або КТ. SCIWORA слід запідозрити у пацієнтів, які зазнали тупої травми, які повідомляють про ранні або транзиторні симптоми неврологічного дефіциту або у яких є наявні результати після первинної оцінки.17
Тип і класифікація переломів хребців
Суть візуалізації полягає в тому, щоб розділити тип перелому хребця на дві групи:
� компресійний перелом хребця як перелом тіла хребця
здавлюючи передню кору, щадячи середню задню
колони, пов’язані чи ні з кіфозом
� розривний перелом як осколковий перелом тіла хребця
поширюється як через верхню, так і нижню кінцеві пластини з кіфозом або заднім зміщенням кістки в канал. і визначити, який тип лікування потребує пацієнт; За допомогою візуалізації можна класифікувати переломи на стабільні або нестабільні, що дасть показання до консервативної або хірургічної терапії.
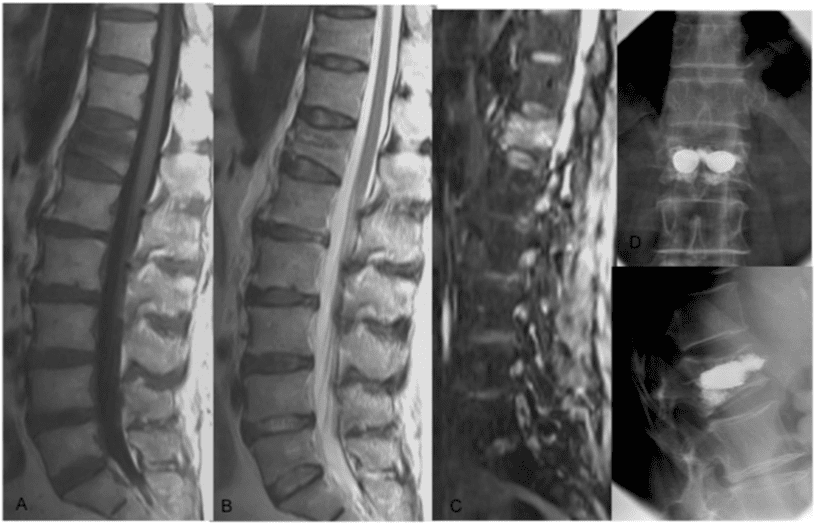
Використовуючи MDCT та МРТ, завдяки морфології та розподілу ушкоджень, були використані різні системи класифікації для ідентифікації тих ушкоджень, які потребують хірургічного втручання, розрізнення стабільних і нестабільних переломів, а також хірургічних і нехірургічних переломів.1
Денис запропонував «концепцію трьох стовпчиків», поділивши сегмент хребта на три частини: передню, середню та задню колони. Передня колона включає передню поздовжню зв’язку і передню половину тіла хребця; середня колона включає задню половину тіла хребця і задню поздовжню зв’язку; а задня колона включає ніжки, фасетні суглоби та надостисні зв’язки. Кожна колона має різний внесок у стабільність, і їх пошкодження можуть по-різному впливати на стабільність. Як правило, якщо два або більше з цих стовпів пошкоджені, хребет стає нестабільним.18
Магерл розділив компресійний перелом хребця (VCF) на три основні категорії відповідно до сили травми: (a) компресійна травма, (b) дистракційна травма і (c) ротаційна травма. Тип А має показання до консервативного або нехірургічного мініінвазивного лікування.19
Система класифікації та оцінки тяжкості торако-поперекового ушкодження (TLICS) призначає числові значення кожній травмі на основі категорій морфології травми, цілісності задньої зв’язки та неврологічного ураження. Стабільні ушкодження (TLICS,4) можна лікувати безопераційно за допомогою іммобілізації скоби. Нестабільні ушкодження (TLICS.4) можна лікувати оперативним шляхом за принципами корекції деформації, неврологічної декомпресії, якщо необхідно, та стабілізації хребта.20
Класифікація Aebi заснована на трьох основних групах: A = ізольовані ушкодження переднього стовпа внаслідок осьової компресії, B = розрив комплексу задніх зв’язок шляхом дистракції ззаду і C = відповідні групі B, але з ротацією. Тяжкість збільшується від А до С, і в кожній групі тяжкість зазвичай збільшується в підгрупах від 1 до 3. Усі ці патоморфології підкріплюються механізмом пошкодження, який відповідає за ступінь ушкодження. Тип ушкодження з його групами та підгрупами може запропонувати метод лікування.21
Перелом грудопоперекового відділу та міні-інвазивна процедура збільшення хребців: ціль для візуалізації
Нещодавно були розроблені різні мініінвазивні процедури, які називаються вертебропластикою з допоміжною технікою (балонна кіфопластика KP або кіфопластика, подібні методики) для полегшення болю та корекції кіфозу як альтернативного лікування нехірургічного, але симптоматичного перелому хребця.
Обгрунтування цих методик полягає в поєднанні знеболюючого та консолідуючого ефекту вертебропластики з відновленням фізіологічної висоти тіла хребця, що зникло, зменшення кіфотичної деформації тіла хребця, доставка цементу в тіло зламаного хребця з ефектом стабілізації хребця. порівняно з консервативною терапією (постільний режим і медикаментозна терапія).22
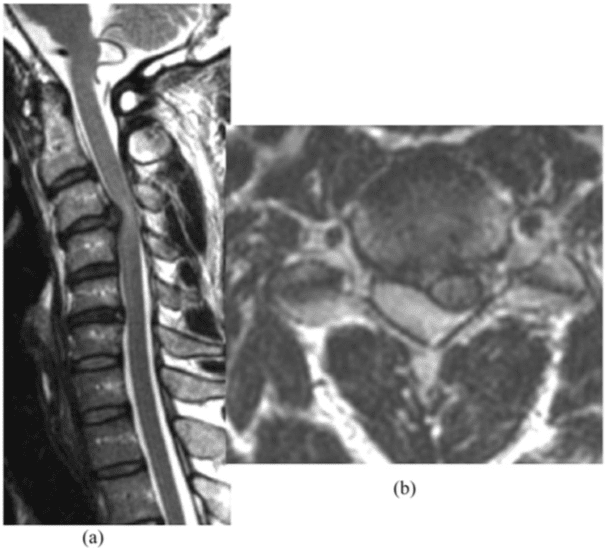
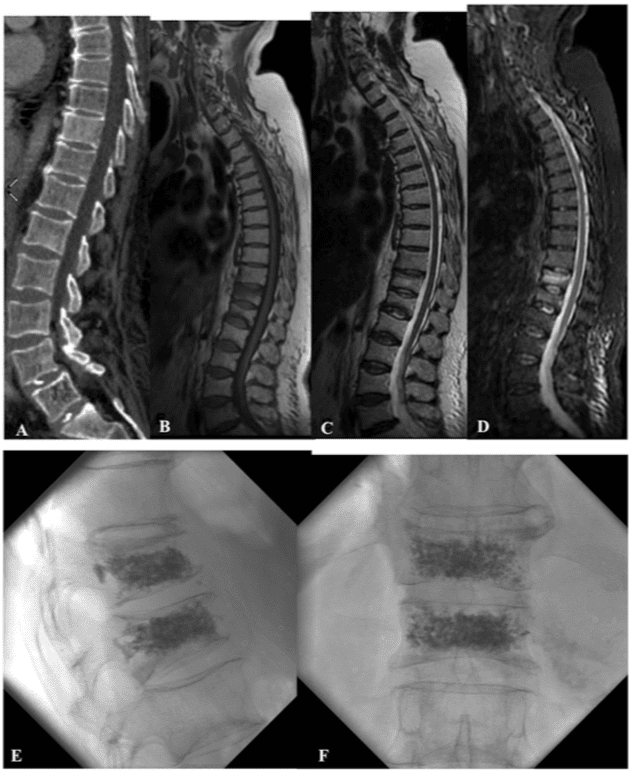
З інтервенційної точки зору, візуалізація відіграє важливу роль для показання лікування разом із клінічною оцінкою. Рекомендовані як MDCT, так і МРТ (рисунок 7 і 8).
Насправді, MDCT має перевагу в тому, що легко діагностувати VCF із деформацією кіфозу, тоді як МРТ із послідовністю STIR корисна для оцінки набряку кісткового мозку, важливої ознаки болю в спині.
Пацієнти, уражені переломом хребця без набряку кісткового мозку на послідовності STIR, не показані для втручання.
За даними зображень, переломи за класифікацією Magerl A1 є основним показанням для лікування.
Однак лікування необхідно проводити протягом 2 тижнів після травми, щоб уникнути склеротичної реакції кісток: чим молодші переломи, тим кращі результати та легше лікування та ефект аугментації хребців. Для виключення склеротичної реакції кісток рекомендується КТ.
Висновок
Лікування травми хребта залишається складним. MDCT має широкі показання для оцінки кісток у пацієнтів, які постраждали від тяжкої травми, або пацієнтів з високим ризиком травми хребта. МРТ є основним показанням у разі травми спинного мозку та відсутності ураження кісток. Діагностична оцінка травми хребта, включаючи рентгенографію, КТ та МРТ, є основоположними для діагностики переломів хребта та ушкодження спинного мозку для лікування. Обсяг нашої інформації обмежений хіропрактикою, а також травмами та станами хребта. Щоб обговорити тему, зверніться до доктора Хіменеса або зв’яжіться з нами за адресою�915-850-0900.
Куратор доктор Алекс Хіменес

Додаткові теми: Гострий біль у спині
Біль у спині� є однією з найпоширеніших причин інвалідності та пропущених робочих днів у всьому світі. Біль у спині є другою за поширеністю причиною відвідувань лікаря, переважаючи лише інфекції верхніх дихальних шляхів. Приблизно 80 відсотків населення відчувають біль у спині хоча б раз у житті. Хребет – це складна структура, що складається з кісток, суглобів, зв’язок і м’язів, серед інших м’яких тканин. Через це травми та/або загострення стану, такі як�грижі диски, може зрештою призвести до симптомів болю в спині. Спортивні травми або травми в автомобільній катастрофі часто є найчастішою причиною болю в спині, однак іноді найпростіші рухи можуть мати хворобливі наслідки. На щастя, альтернативні варіанти лікування, такі як хіропрактика, можуть допомогти полегшити біль у спині за допомогою корекції хребта та ручних маніпуляцій, що в кінцевому підсумку покращує полегшення болю.

ДОДАЛЬНО ВАЖЛИВА ТЕМА: Хіропрактична терапія болю при ішіасі
Бланк
посилання
-
Pneumaticos SG, Triantafyllopoulos GK, Giannoudis PV. Досягнення в лікуванні переломів грудопоперекового відділу: сучасні тенденції та напрямки на майбутнє. Травма 2013; 44: 703�12. doi: 10.1016/j.injury.2012.12.005
-
Griffith B, Bolton C, Goyal N, Brown ML, Jain R. Скринінгова КТ шийного відділу хребта в травматологічному центрі I рівня: надмірне використання? AJR Am J Roentgenol 2011; 197: 463�7.doi: 10.2214/ AJR.10.5731
-
Хенсон JA, Blackmore CC, Mann FA, Wilson AJ. Пошкодження шийного відділу хребта: клінічне правило для визначення пацієнтів з високим ризиком для спірального КТ-скринінгу. AJR Am J Roentgenol 2000; 174: 713�17.
-
Saltzherr TP, Fung Kon Jin PH, Beenen LF, Vandertop WP, Goslings JC. Діагностичне зображення травм шийного відділу хребта після тупої травми: огляд літератури та практичні рекомендації. Травма 2009; 40: 795 800. doi: 10.1016/j.injury.2009.01.015
-
Холмс Дж.Ф., Аккінепаллі Р. Комп’ютерна томографія проти звичайної рентгенографії для скринінгу травм шийного відділу хребта: мета-аналіз. J Trauma 2005; 58: 902�5. DOI: 10.1097/01. TA.0000162138.36519.2A
-
Хоффман JR, Wolfson AB, Todd K, Mower WR. Селективна рентгенографія шийного відділу хребта при тупій травмі: методологія Національного дослідження використання рентгенівської рентгенографії в надзвичайних ситуаціях (NEXUS). Енн Емерг Мед 1998; 32: 461�9. DOI: 10.1016/S0196-0644(98)70176-3
-
Dickinson G, Stiell IG, Schull M, Brison R, Clement CM, Vandemheen KL та ін. Ретроспективне застосування критеріїв низького ризику NEXUS для рентгенографії шийного відділу хребта в канадських відділеннях невідкладної допомоги. Енн Емерг Мед 2004; 43: 507�14. DOI: 10.1016/j. annemmergmed.2003.10.036
-
Stiell IG, Wells GA, Vandemheen KL, Clement CM, Lesiuk H, De Maio VJ та ін. Канадське правило С-хребта для рентгенографії в
тривалі і стабільні травматичні пацієнти. JAMA 2001;
286: 1841�8. doi: 10.1001/jama.286.15.1841 9. Berne JD, Velmahos GC, El-Tawil Q, Demetriades D, Asensio JA, Murray JA та ін. Значення
повного шийного спірального комп’ютерно-томографічного сканування для виявлення пошкодження шийного відділу хребта у пацієнта з неоціненною тупою травмою з множинними ушкодженнями: проспективне дослідження. J Trauma 1999; 47: 896 902. doi: 10.1097/00005373-199911000-00014
10. Wintermark M, Mouhsine E, Theumann N, Mordasini P, van Melle G, Leyvraz PF та ін. Переломи грудопоперекового відділу хребта у пацієнтів, які перенесли важку травму: зображення за допомогою багатодетекторної рядкової КТ. Радіологія 2003; 227: 681�9. DOI: 10.1148/radiol.2273020592
11. Кім С., Юн С.С., Рю Дж.А., Лі С., Парк Ю.С., Кім С.С. та ін. Порівняння діагностичних характеристик протоколів, орієнтованих на вісцеральні органи та хребта, для оцінки переломів хребта за допомогою шістнадцятиканальної багатодетекторної рядкової комп’ютерної томографії: це додаткова комп’ютерна томографія, спрямована на хребет, необхідна для оцінки торако-поперекового перелому хребта у постраждалих від тупих травм? J Trauma 2010; 69: 437�46. doi: 10.1097/ TA.0b013e3181e491d8
12. Pizones J, Castillo E. Оцінка гострих переломів грудопоперекового відділу: проблеми мультидетекторної комп'ютерної томографії та додаткова цінність екстреної МРТ. Semin Musculoskelet Radiol 2013; 17: 389. DOI: 95/s-10.1055-0033
13. Емері С.Е., Патріа М.Н., Вілбер Р.Г., Масарик Т., Больман Х.Х. Магнітно-резонансна томографія посттравматичного ушкодження зв'язок хребта. J Spinal Disord 1989; 2: 229�33. doi: 10.1097/ 00002517-198912000-00003
14. Zhang JS, Huan Y. Особливості дифузійно-зваженої МР-візуалізації при гострій травмі спинного мозку. Eur Radiol 2014; 24: 685. doi: 92/s10.1007-00330-013-3051
15. Talbott JF, Whetstone WD, Readdy WJ, Ferguson AR, Bresnahan JC, Saigal R та ін. Оцінка Центру травм головного мозку та хребта:
новий, простий і відтворюваний метод оцінки тяжкості гострого ушкодження шийного відділу спинного мозку за допомогою осьових Т2-зважених МРТ-результатів. J Neurosurg Spine 2015; 23: 495�504. doi: 10.3171/2015.1.SPINE141033
16. Boese CK, Oppermann J, Siewe J, Eysel P, Scheyerer MJ, Lechler PJ. Пошкодження спинного мозку без рентгенологічних відхилень у дітей: систематичний огляд та мета-аналіз. Trauma Acute Care Surg 2015; 78: 874�82. doi: 10.1097/TA.0000000000000579
17. Браун Р.Л., Брунн М.А., Гарсія В.Ф. Травми шийного відділу хребта у дітей: огляд
103 пацієнти пройшли послідовне лікування в дитячому травмпункті 1 рівня. J Pediatr Surg 2001; 36: 1107�14. doi: 10.1053/jpsu.2001.25665
18. Денис Ф. Триколонний хребет та його значення в класифікації гострих травм грудопоперекового відділу хребта. Хребет (Phila Pa 1976) 1983; 8: 817�31. doi: 10.1097/ 00007632-198311000-00003
19. Magerl F, Aebi M, Gertzbein SD, Harms J, Nazarian S. Комплексна класифікація травм грудного та поперекового відділів. Eur Spine J 1994; 3: 184�201.
20. Патель А.А., Дейлі А., Бродке Д.С., Даубс М., Харроп Дж., Ванг П.Г. та ін.; Група дослідження травм хребта. Класифікація травм грудопоперекового відділу хребта: система класифікації травм грудопоперекового відділу та система оцінки тяжкості та приклади випадків. J Neurosurg Spine 2009; 10: 201�6. doi: 10.3171/2008.12.SPINE08388
21. Аебі М. Класифікація грудопоперекових переломів і вивихів. Eur Spine J 2010; 19 (додаток 1): S2�7. DOI: 10.1007/s00586-009-1114-6
22. Muto M, Marcia S, Guarnieri G, Pereira V. Допоміжні техніки для вертебральної цементопластики: чому ми повинні це робити? Eur J Radiol 2015; 84: 783�8. doi: 10.1016/j.ejrad.2014.04.002
Закрити акордеон
Інформація в цьому документі на "Роль невідкладної радіології при травмі хребта" не призначений для заміни особистих стосунків із кваліфікованим медичним працівником або ліцензованим лікарем і не є медичною консультацією. Ми заохочуємо вас приймати рішення щодо охорони здоров’я на основі ваших досліджень і партнерства з кваліфікованим медичним працівником.
Інформація в блозі та обговорення обсягу
Наша інформаційна сфера обмежується хіропрактикою, опорно-руховим апаратом, фізичними препаратами, оздоровленням, що сприяє етіологічному вісцеросоматичні порушення у клінічних презентаціях, клінічній динаміці асоційованого соматовісцерального рефлексу, комплексах підвивиху, чутливих питаннях здоров’я та/або статей, темах та дискусіях з функціональної медицини.
Надаємо та презентуємо клінічне співробітництво з фахівцями різних галузей. Кожен фахівець керується своєю професійною сферою практики та юрисдикцією ліцензування. Ми використовуємо протоколи функціонального здоров’я та оздоровлення для лікування та підтримки догляду за травмами або розладами опорно-рухового апарату.
Наші відео, дописи, теми, предмети та висновки охоплюють клінічні питання, проблеми та теми, які стосуються та прямо чи опосередковано підтримують нашу клінічну практику.*
Наш офіс обґрунтовано намагався надати підтверджувальні цитати та визначив відповідне дослідження або дослідження, що підтверджують наші публікації. За запитом ми надаємо копії допоміжних наукових досліджень, доступні регуляторним комісіям та громадськості.
Ми розуміємо, що ми розглядаємо питання, які потребують додаткового пояснення того, як це може допомогти в певному плані догляду або протоколі лікування; тому для подальшого обговорення вищезазначеної теми, будь ласка, не соромтеся запитувати Доктор Алекс Хіменес, округ Колумбія, Або зв'яжіться з нами за адресою 915-850-0900.
Ми тут, щоб допомогти вам та вашій родині.
Благословення
Д-р Алекс Хіменес Постійного струму, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
електронна пошта: coach@elpasofunctionalmedicine.com
Ліцензія доктора хіропрактики (DC) у Техас & Нью-Мексико*
Техас, округ Колумбія, номер ліцензії TX5807, Нью-Мексико, округ Колумбія Номер ліцензії NM-DC2182
Ліцензія дипломованої медсестри (RN*) in Флорида
Ліцензія Флориди Ліцензія RN # RN9617241 (Контрольний номер 3558029)
Компактний статус: Мультидержавна ліцензія: Уповноважений на практику в Стани 40*
Доктор Алекс Хіменес, округ Колумбія, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Моя цифрова візитна картка